【調査報告】AMR Policy Update #2:WHO初の真菌感染症報告書が示す課題ー臨床現場と研究開発のギャップを埋めるために
 <POINTS>
<POINTS>
- WHOが2025年4月に公表した2つの報告書は、侵襲性真菌症(IFD)に対する抗真菌薬及び診断ツールの著しい不足を指摘し、世界的な公衆衛生上の深刻な課題として警鐘を鳴らしている
- 真菌感染症は特に免疫力が低下した患者にとって命に関わる疾患であり、薬剤耐性真菌の出現が問題をさらに深刻化させている
- 新規抗真菌薬の開発は進んでいるものの、その数は限られており、既存薬には副作用や薬物相互作用などの課題も多く、革新的な治療法の開発が急務とされている
- 診断面でも、特に低中所得国(LMICs)では高度な検査体制が整っておらず、患者が適切な診断と治療を受けることが困難な状況である
- WHOは研究開発の促進、経済的インセンティブの強化、医療従事者の学修支援・啓発、グローバルなサーベイランス体制の整備を推奨している
2025年4月1日、世界保健機関(WHO:World Health Organization)は、その長い歴史のなかで初めて侵襲性真菌症(IFD:Invasive Fungal Disease)に関する包括的な報告書を公表しました。今回発表された2種類の報告書(「臨床および前臨床開発中の抗真菌薬:概要と分析(Antifungal agents in clinical and preclinical development: overview and analysis)」、「真菌優先病原体に対する市販および開発中の体外診断用医薬品の現状分析(Landscape analysis of commercially available and pipeline in vitro diagnostics for fungal priority pathogens)」)は、抗真菌薬の開発状況と診断手法の危機的な現状を明らかにしています。
真菌感染症とは?身近な存在から病原体へ
真菌とはカビや酵母、キノコなどが当てはまり、人類が最も古くから認識し、活用・共存してきた微生物の一つです。真菌は、動植物の死骸などの有機物を分解して地球環境を整えるだけではなく、酒、味噌、チーズなどの醸造や発酵食品の生産、ペニシリンなど医薬品の製造にも貢献してきました。真菌は今でも私たちの生活を陰から支えています。
その一方で、真菌の中には、免疫力の低下に伴って人間の身体に害を及ぼす「真菌症」と呼ばれる疾患群を引き起こす種類が存在し、これらの真菌は病原真菌と呼ばれます。病原真菌による真菌症は、感染部位に応じて大きく2つに分類されます。1つは、水虫のような皮膚疾患として現れる「表在性真菌症」、もう1つは、今回WHOが公表した報告書でも取り上げられているカンジダ症やムーコル症などの臓器にまで感染が及ぶ「侵襲性真菌症」です。侵襲性真菌症は、がん化学療法中の患者、HIV感染者、臓器移植を受けた患者など、免疫力が低下した人々に重篤な影響を及ぼす可能性が高く、命に関わるリスクが高いとされています。
本来、侵襲性真菌症は主に抗真菌薬を用いて治療されますが、治療の難しい事例も多く、全ての真菌に有効な抗真菌薬が存在するわけではありません。さらに、近年では抗真菌薬が効きにくい薬剤耐性(AMR: Antimicrobial Resistance)を獲得した真菌が出現し、世界的な課題になっています。口腔カンジダ症や膣カンジダ症などの一般的な真菌感染症でも、薬剤耐性を獲得した真菌が発生しており、治療選択肢の制限や再発リスクの増大が指摘されると共に、公衆衛生上の懸念が高まっています。
高齢化や医療技術の進歩に伴い、免疫力が低下している患者層が増加したことで、日本でも侵襲性真菌症の発生頻度は増加傾向にあります。侵襲性真菌症の大きな課題は、診断と治療の難しさです。真菌はヒトと細胞の構造が類似しているため、真菌のみを特定できる特異的な診断マーカーの発見や、ヒトに害を及ぼさず真菌のみに効果のある抗真菌薬や診断ツールの開発が困難です。そのため、抗真菌薬の開発や診療ガイドラインの整備が急務とされています。なお、この課題については2024年にHGPIセミナー特別編でも取りあげています。
治療薬・診断手段の不足とWHOの対応
今回WHOが公表した報告書でも、侵襲性真菌症に対する有効な治療薬や正確な診断手段が著しく不足している現状が明らかにされています。WHOは、臨床現場のニーズと利用可能な医療手段との間には大きなギャップがあることを指摘し、革新的な研究開発(R&D:Research and Development)への迅速な取り組みが課題解決には不可欠であると強調しています。
WHOは2022年に「真菌優先病原体リスト(FPPL:Fungal Priority Pathogens List)」を初めて策定し、研究開発上優先すべき真菌の種類を明確化しました。一番優先度の高い「最重要(クリティカル)」グループに位置づけられた真菌の中には、致死率が最大88%にも達する非常に危険な種類も含まれています。
しかしながら、診断機器の不足、抗真菌薬の供給難、新たな治療法の開発に要する時間とコストなどにより、課題への対処は容易ではありません。こうした状況を受けて、WHOは真菌感染症に関する世界的なサーベイランス体制の強化、新薬開発を促すための経済的インセンティブの導入、基礎研究への資金提供、さらに患者の免疫反応を高める治療法の研究推進など、多角的なアプローチを推奨しています。
くわえて、臨床現場では真菌感染症や耐性菌に関する知識がまだ十分に普及しておらず、適切な治療に必要な検査が実施されないケースも少なくありません。今後は学修支援・啓発活動の強化も重要です。WHOは、世界的な抗真菌治療薬の臨床および前臨床開発状況に関するレビュー(報告書でも使用されているデータ)も行なっており、侵襲性真菌症及び抗真菌薬耐性への対策を強化するとともに、FPPLの実施計画の策定を進めています。2026年に10年ぶりの薬剤耐性(AMR)に関するグローバル・アクション・プランの改定が控えるなかで、今後の進展が期待されます。
なお、各報告書の要点は下記の通りです。
<報告書1>「臨床および前臨床開発中の抗真菌薬」
この報告書は、現在の抗真菌薬の研究開発状況を明らかにし、緊急性の高い医療ニーズに応える新たな治療薬の開発促進を目的としています。また、資源が限られた地域における抗真菌薬へのアクセスや使用のしやすさに関する課題にも焦点を当てています。
既存の抗真菌薬
- 現在使用されている抗真菌薬は、副作用の多さ、重大な薬物相互作用(DDI:Drug–Drug Interactions)の発生しやすさ、投薬形態に関する限定的な選択肢、治療期間の長さ(多くは入院治療が必要)などの多くの制約がある
- 小児に適した投与量や小児に適した投与量や製剤について十分に検討された臨床試験はほとんど行われていない
新しく承認された抗真菌薬
- 過去10年間で、米国食品医薬品局(FDA:Food and Drug Administration)、欧州医薬品庁(EMA:European Medicines Agency)、中国国家医薬品監督管理局(NMPA:National Medical Products Administration)が新たに承認した抗真菌薬は、わずか4種類である
- 新たに承認された4種類の抗真菌薬全てがWHOのFPPLに対応しており、少なくとも1つの最重要の優先病原体に対する有効性が確認されている
- ただし、WHOが定めた革新性の評価基準(※)を満たす抗真菌薬は1種類のみである
- 4種類の抗真菌薬のうち3つはDDIのリスクが低減されている
臨床開発中の抗真菌薬のパイプライン
- FPPL上の最重要の優先病原体に対して、9種類の抗真菌薬が臨床開発段階にある
- 9種類の抗真菌薬候補のうち7つは、最重要の優先病原体4種のいずれかに対する有効性が確認されている
- 具体的には、4種類全ての最重要の優先病原体に効果がある薬が2つ、3種類に有効なものが1つ、2種類に活性を示すものが1つある
- 9種類の候補薬のうち4つがWHOの定める革新性の評価基準のいずれかを満たしており、そのうち2つは全ての基準を、残りの2つは1つの基準を満たしている
- しかし、現在の臨床パイプラインと、過去10年間で承認された抗真菌薬を合計しても、WHOが重要視する真菌病原体に対応するにはまだ不十分であり、今後も革新的で効果的な治療薬の開発が強く求められている
<報告書2>「真菌優先病原体に対する市販および開発中の体外診断用医薬品の概況分析」
この報告書は、侵襲性真菌症の診断体制における課題を明らかにするため、低中所得国(LMICs: Lower Middle Income Countries)を中心に、公衆衛生検査の基本的な枠組みや各関係施設(診療所等の医療機関からリファレンスラボ)の役割を体系的に整理しています。また、検査の具体的な手法(例:表現型検査(Phenotypic Testing)、非培養ベースの診断法、抗真菌薬感受性試験(AFST: Antifungal Susceptibility Testing)、耐性判定法)を整理し、それぞれの手法に対するアクセスや使用しやすさも整理されています。
真菌優先病原体に対する体外診断用医薬品のギャップとニーズ
- 優先病原体に対応する診断法は存在するものの、専門的な設備や専門的な訓練を受けたスタッフが必要なため、多くの検査は一次・二次医療施設では利用が難しく、LMICsでは主に地域・州レベルや国立・多国間あるいは広域リファレンス検査室での実施に限られる
- 幅広い真菌病原体により迅速で正確、かつ安価で対応でき、臨床現場やその近くで使用できる簡便な診断ツールが必要とされている
- FPPLに含まれない真菌病原体に対しては、非培養ベースの診断法が極めて限定されており、検査は高度な設備を持つリファレンスラボでの実施に限られている
(参考)真菌優先病原体リスト
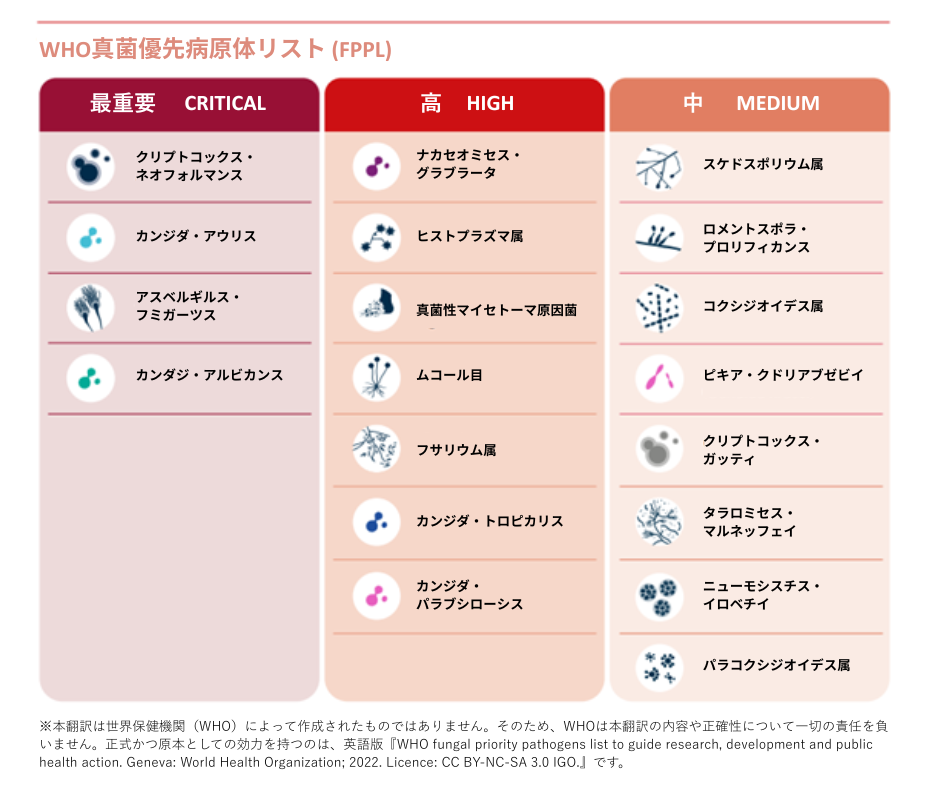
引用: WHO fungal priority pathogens list (World Health Organization, 2022)
注:日本語資料はWHOの図表をHGPIが翻訳し、一部改変
(参考)WHOが定めた革新性の評価基準
新規の化学構造系統(New Chemical Class):既存の抗生物質とは構造的に異なる、新しい化学構造の系統に属すること
新規標的(New Target):既存の抗生物質が標的としていない新たな生物学的標的に作用すること
新規作用機序 (New Mode of Action):既存の抗生物質とは異なる方法で病原体を抑制・死滅させること
交差耐性の欠如(Absence of Cross-Resistance):現在使用されている抗菌薬に対して耐性を獲得した耐性菌に対しても有効であること
【参考文献】
- World Health Organization. (2022). WHO fungal priority pathogens list to guide research, development and public health action. Geneva: World Health Organization. Licence: CC BY-NC-SA 3.0 IGO.
- World Health Organization. (2025). Antifungal agents in clinical and preclinical development: Overview and analysis. Geneva: World Health Organization. Licence: CC BY-NC-SA 3.0 IGO.
- World Health Organization. (2025). Landscape analysis of commercially available and pipeline in vitro diagnostics for fungal priority pathogens. Geneva: World Health Organization. Licence: CC BY-NC-SA 3.0 IGO.
- World Health Organization. (2025). WHO issues its first-ever reports on tests and treatments for fungal infections [Press release]. WHO. https://www.who.int/news/item/01-04-2025-who-issues-its-first-ever-reports-on-tests-and-treatments-for-fungal-infections.
- World Health Organization. (2025). Antifungal agents in development – First WHO global pipeline review of clinical and preclinical antifungal therapeutic products [Web page]. Global Observatory on Health R&D. Retrieved June 26, 2025, from https://www.who.int/observatories/global-observatory-on-health-research-and-development/monitoring/antifungal-agents-in-development.
【謝辞】
澁谷 和俊(一般社団法人 日本医真菌学会 前理事長/東邦大学 医学部医学科 病院病理学講座 教授)
本レポートを作成するにあたり、多くのご助言とご指摘をいただきました。感謝申し上げます。
【執筆者のご紹介】
ケイヒル エリ(日本医療政策機構アソシエイト)
河野 結(日本医療政策機構 マネージャー)


